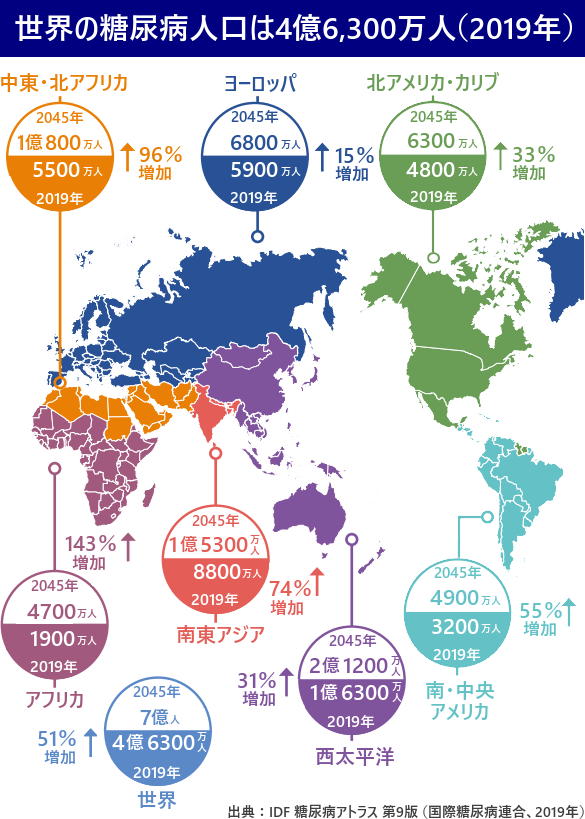
ヒトでは糖尿病患者は年々増加していて、世界の11人に1人が糖尿病、65歳以上では5人に1人が糖尿病とされています。
国際糖尿病連合(IDF)の発表した「IDF 糖尿病アトラス 第9版」によると、世界の糖尿病人口は爆発的に増え続けており、2019年現在で糖尿病有病者数は4億6,300万人に上り、2017年から3,800万人増えています。
イヌにも糖尿病はあります。
『昔より水をよく飲むようになった』
『最近痩せてきた』
『急激に目が白くなってきた』
なんて症状がある場合は、糖尿病かもしれません。
イヌの糖尿病とヒトの糖尿病の違い
糖尿病と診断されたらどんなことに気をつけたらいいのか
などを一緒に勉強しましょう。
もくじ
糖尿病ってどんな病気?
糖尿病は、
『インスリン作用の不足により生じる慢性の高血糖を主徴とする代謝症候群』
と定義されます。
つまり、
高血糖が続いて様々な不具合がでている病気のことです。
短期的には高血糖の状態になることはあります。
fight-or-flight response(闘争・逃走反応)というものがあって、
動物が危機的状況に直面すると、多量のコルチゾールを分泌し血圧や血糖レベルを上げ、緊急時に必要ない臓器の活動を抑制するようになり、闘うのか逃げるのかの状態(どちらでもエネルギーが必要)になります。
危機的な状況から脱した場合は血糖値は下がります。
慢性的な高血糖は血管にダメージを与えることが知られています。
ヒトでは糖尿病の慢性的合併症として血管ダメージからの合併症(細小血管症、大血管症)と歯周病や感染症などのその他の合併症が知られています。また、糖尿病性ケトアシドーシスや高浸透圧高血糖症候群などの急性合併症があります。
細小血管症

慢性的な高血糖だと、体の細い血管が障害されて血流が悪くなり、とくに細い血管が集中している場所に合併症が起こります。細い血管の集中している場所というのが眼(網膜)、腎臓(糸球体)、神経系であることから糖尿病性網膜症、糖尿病性腎症、神経障害がみられるということになります。
大血管症
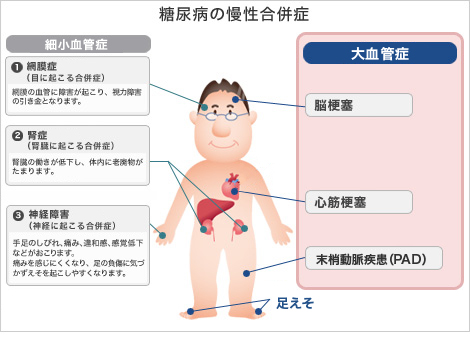
さらに慢性的な高血糖状態が続くと太い血管では動脈硬化が加速します。
動脈硬化は動脈の内側にさまざまな物質が沈着して厚く、硬くなり、隆起(プラーク)ができる状態で、動脈硬化が進むと、血流が途絶えたり、血管にこびりついているプラークがはがれて血管に詰まり重要な臓器に障害を起こします。それが、脳梗塞や心筋梗塞です。
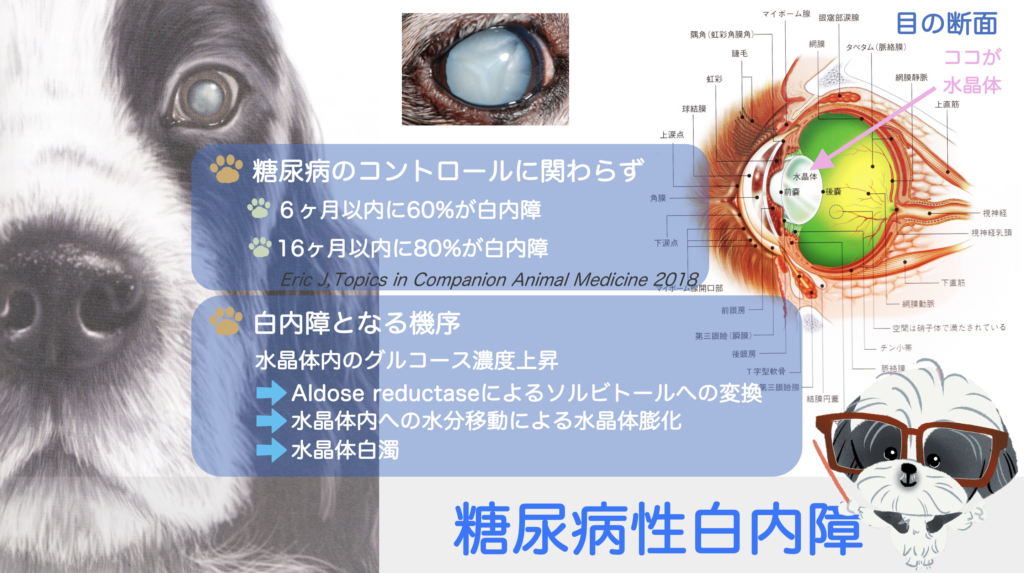
犬の糖尿病では白内障が起こる
犬の糖尿病では血管障害は大きな問題になりません。20〜50%で軽度の血圧上昇がみられますが、臓器に障害を起こすような高血圧は稀です。
糖尿病と診断された11頭の犬を2年間追跡調査した研究では明らかな糖尿病性の血管障害はありませでした。
I.P.Herring et al,J Vet Intern Med.2014
犬の糖尿病では高率で白内障が起こります。
糖尿病のコントロールに関わらず、
6ヶ月以内に60%、16ヶ月以内に80%
の確率で糖尿病性白内障を発症するとされています。
Eric J,Topics in Companion Animal Medicine.2018なぜ高血糖により白内障になるかというと、
目の水晶体中のグルコース濃度が高まりアルドース還元酵素によりグルコースがソルビトールに変換されます。ソルビトールは水晶体繊維の中にとどまることで浸透圧変化を引き起こします。この結果、水晶体への吸水が起こり水晶体繊維は膨化し混濁するようになります。場合によっては繊維は断裂し、不可逆的な白内障となります。
Andreas Pollreisz,Ursula Schmidt-Erfurth,J Opthalmology.2010
糖とインスリンの関係
食事をすると消化吸収により血液中にグルコースが取り込まれます。このグルコースのことを血糖と言います。
取り込まれたグルコースはすぐにエネルギーとして使われたり、使わない分のグルコースは肝臓や筋肉でグリコーゲンという形に変えて貯蔵されます。グリコーゲンとして蓄えることのできないような過剰な分は脂肪に変換されて脂肪組織に貯蔵されます。
グルコース(血糖)は体にとっての燃料(エネルギー)であり、
グルコースがあるから筋肉や神経が働くことができ、生命活動ができるようになります。
ただし、エネルギーとして使われずに血管内に漂うグルコースが増えると高血糖となり、エネルギーではなく体にとっては毒になります。それがヒトにとっての血管障害であったり、犬の白内障であったり、歯周病、感染症、糖尿病性ケトアシドーシスなどの糖尿病合併症になります。
ここで重要なのがインスリンです。
インスリンは膵臓のランゲルハンス島のβ細胞から分泌されるホルモンで、
このインスリンの作用により
- 筋肉のグルコース取り込み、代謝促進
- 肝細胞へのグルコース取り込み増強、貯蔵、利用促進
- 体の大部分の細胞へのグルコース取り込みとその利用促進(脳は例外)
- 脂肪の合成と貯蔵促進
などが起こり、血糖値を下げて高血糖になることを防いでいます。
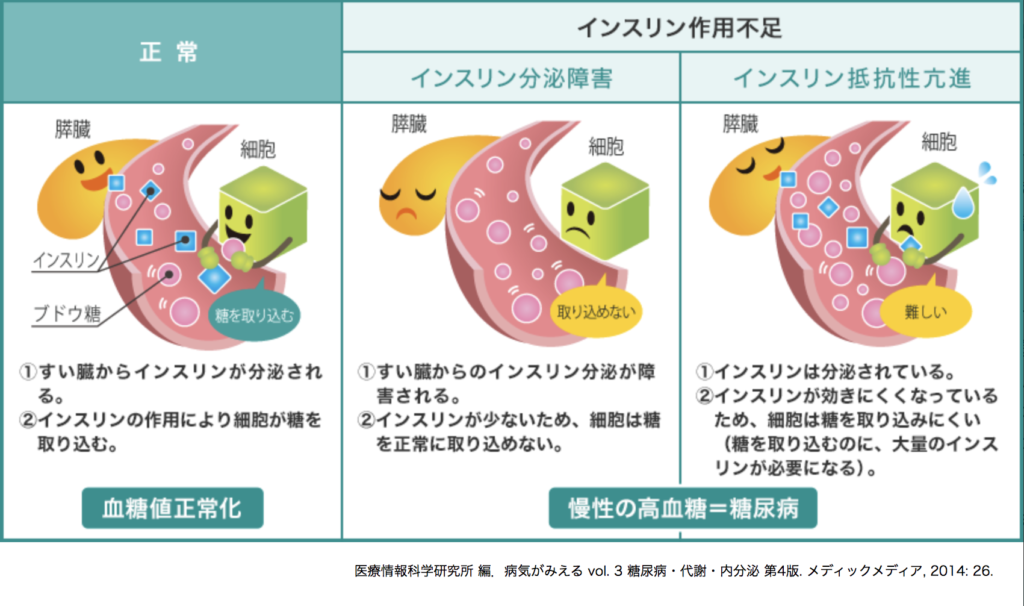
高血糖になる原因としては大きく分けると、
- インスリン分泌障害により細胞内に糖が取り込めないために起こるもの。
- インスリンは分泌されているが、細胞に対してインスリンが効率的に機能せずに糖が取り込めないために起こるもの。
に分けることができます。1つ目が下でも述べる1型糖尿病にあたり、2つ目が2型糖尿病に当たります。
糖尿病のタイプ
ヒトでは糖尿病も実は4種類のタイプがあると言われています。
- 1型糖尿病
- 2型糖尿病
- その他の特定機序・疾患による糖尿病
遺伝子異常に伴うもの
グルカゴン分泌亢進、膵炎、副腎疾患、成長ホルモン産生腫瘍などに伴うもの - 妊娠糖尿病
ヒトの1型糖尿病は自己免疫疾患と考えられていて、膵島炎による膵島β細胞が破壊されることでインスリンが分泌できなくなります。ヒト糖尿病患者の約10%がこの1型糖尿病です。
2型糖尿病はインスリン分泌は正常ですが、インスリン抵抗性つまり各臓器でインスリンが機能不全となるために高血糖になるタイプです。これが持続することで次第に膵島にアミロイド沈着が起こりβ細胞が減少してインスリン分泌も減少します。こちらは様々な理由が考えられていますが、生活習慣も大きく関与していると考えられており、ヒト糖尿病患者の約90%が2型糖尿病です。

犬の糖尿病のタイプ
犬の糖尿病≒ヒトの1型糖尿病
犬の糖尿病はヒトの1型糖尿病に似ていて、膵島に空胞変性(≒β細胞の破壊)が起こることでインスリン分泌が低下することが主となっているとされています。
1型糖尿病以外に雌犬では黄体期糖尿病があります。
卵巣からのプロゲステロン分泌は乳腺からの成長ホルモン分泌を促しますが、このプロゲステロンも成長ホルモンもインスリン抵抗性に関与しているために糖尿病を発症することがあります。
内分泌疾患である副腎皮質機能亢進症(クッシング症候群)も糖尿病との関連が指摘されています。
副腎皮質機能亢進症(クッシング症候群)と診断した犬で診断後に約40%が糖尿病を発症した。
D D Miceli,Res Vet Sci 2017
他にも感染症、腎疾患、肝疾患、心疾患、甲状腺機能低下症などはインスリン抵抗性を増悪させることが知られています。
膵島β細胞からのインスリン不足による糖尿病では絶対的にインスリン注射が必要になります。
インスリン抵抗性による糖尿病では、その抵抗性を除去することができれば糖尿病は改善できますが、そのまま不可逆的な糖尿病になる犬もいます。
つまり、
犬の糖尿病の場合どちらのタイプでもほとんどがインスリン注射が必要になるということです。
犬の糖尿病の症状
犬の糖尿病では約80%が8歳以上でオスよりもメスに多い傾向があります。
症状でもっとも多いのが、
多飲・多尿、
体重減少
です。
中には先程言った、白内障が急激に進んだとの主訴で来院されるケースもあります。
尿路感染症や皮膚感染症から糖尿病が発見されることもあります。
何か基礎疾患が無い場合は、ほとんどの犬が元気です。
糖尿病性ケトアシドーシスという急性症状で来院される場合もあります。この中でも軽症から重症までありますが、食欲不振、元気消失、衰弱、嘔吐、下痢などの症状がみられます。
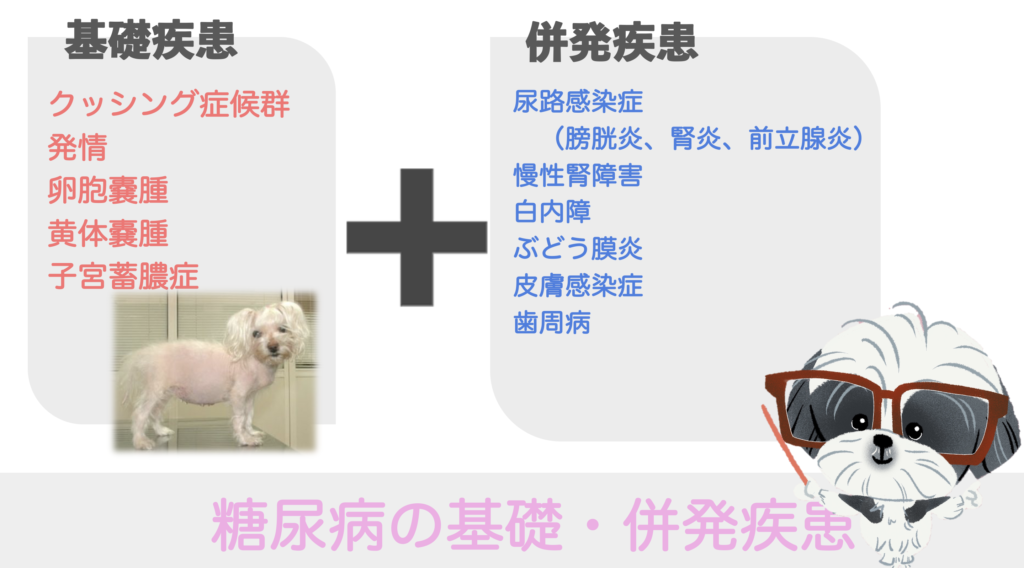
診断:基礎・併発疾患を見つける!!
糖尿病と診断するには、次の3つで診断できます。
- 臨床症状(多飲・多尿、体重減少)
- 空腹時高血糖:数日間にわたり180 mg/dl以上
- 持続的な尿糖
ただし、基礎疾患・併発疾患を把握しておかなければ治療がうまくいかないためにこれらを見落とさないようにしないといけません。特に副腎皮質機能亢進症(クッシング症候群)、卵巣疾患、膵炎は重要な基礎疾患です。
血液検査
血液検査では高血糖が見られ、その他にも次のようなものが分かります。
- 高血糖
- コレステロール値上昇
- トリグリセリド値上昇
- アルカリフォスファターゼ値上昇
- ナトリウム値低下
- カリウム値上昇
アルカリフォスファターゼ値が上昇していた場合、胆嚢疾患や骨の疾患などが考えられますが、糖尿病が分かっている場合は副腎皮質機能亢進症(クッシング症候群)を疑います。
フルクトサミン、糖化ヘモグロビン
フルクトサミンは過去2週間程度の血糖値を反映します。
そのためこの期間、血糖値が持続的に高かったのかを判断できます。
糖化アルブミンは過去数週間の血糖値を反映します。
尿検査
糖尿病の犬が無治療の場合、文字通り尿に糖が現れます(尿糖陽性)。
腎臓には閾値というものがあって血糖値が175〜225 mg/dLを越えると尿に糖が出現するようになります。
糖尿病の犬では尿路感染症が非常に多いので、尿の細菌培養検査を行うことが必要になります。
これは診断時だけでなく、治療中も定期的に行うことがオススメです。
画像診断
“糖尿病”だけでは画像に異常はみられませんが、糖尿病の原因となる基礎疾患・併発疾患を見つけるために必要な検査になります。
レントゲン検査では、クッシング症候群であれば肝臓腫大や内臓脂肪の増加、副腎腫瘍であれば大きくなった副腎が見えることもあります。子宮蓄膿症では太くなった子宮が見えることもあります。
腹部の超音波検査(エコー検査)では、スクリーニング検査として全ての臓器をチェックしますが、特に副腎、卵巣・子宮、膵臓などは注意深く観察する必要があります。

治療
糖尿病の治療 ≠ 血糖値を正常にする
糖尿病の治療目標は血糖値を正常にすることではなく、症状を改善すること・QOL(Quality of Life:生活の質)の改善です。
血糖値が高すぎると問題なら正常にした方がいいんじゃないですか?
低血糖ショックというものがあって、失神、痙攣や昏睡が起こり死んでしまうこともあります。
先ほど勉強したように血糖値を下げるのはインスリンというホルモンですが、
低血糖となった場合には体は生命維持活動ができるように複数のホルモン、複数の機序で血糖値を上げるように進化してきました。それだけ低血糖は体にとっての緊急事態!!なんです。
そこで、糖尿病の治療目標は
- 臨床症状の改善(多飲・多尿の改善、体重を元に戻す、合併症を予防する)
- 低血糖を起こさない
- できれば理想的な血糖曲線
ということになります。
そして、もう1つ。
犬の糖尿病は生涯付き合っていく病気なため、
上記の治療目標を達成するために、飼い主様が無理なく継続的に続けていける方法を探す必要があります。
基礎疾患・併発疾患の治療
基礎疾患(クッシング症候群など)や併発疾患(炎症性疾患、歯周病など)はインスリン抵抗性となるために、インスリン注射での治療が難しくなります。
基礎疾患・併発疾患を治療することでインスリン抵抗性を除去・軽減できるためインスリン治療がしやすくなり長期的な血糖値管理が楽になります。

避妊手術の重要性!!
発情後には卵巣は黄体期といのがあって、黄体からはプロゲステロンというホルモンが分泌されます。このプロゲステロンはインスリン抵抗性があること分かっているために糖尿病の原因/増悪因子となります。
発情後の黄体は1ヶ月以上続き、卵巣疾患(黄体嚢腫)ではさらに長期化します。
さらに、プロゲステロンは正常な乳腺組織を刺激して異所性の成長ホルモン分泌を起こします。
この成長ホルモンは強力なインスリン抵抗性があります。
このことから
糖尿病と診断した雌犬では避妊手術をすることが推奨されています。
食事管理
血糖値と食事は切っても切れない関係です。
食事を食べると消化吸収されて血糖値が上がります。食事の量が多ければそれだけ血糖値も上がりやすくなります。そのためできる限り食事量や食事時間を一定にする事が大事です。
太っている肥満犬や食後高血糖が問題になる犬では、食物繊維が豊富な食事にする事で急激な血糖値上昇を防ぐことができます。
インスリン治療
犬の糖尿病ではほとんどの場合、インスリン分泌が無いためにインスリン治療が必要になります。
インスリン製剤も様々なものがありますが、犬では中間作用型と呼ばれるインスリンを第一選択とすることが多いです。ただし、小型犬と大型犬でも違いますし、個体差も大きいので食事の種類と合わせて考える必要があります。
インスリン療法は1日2回
犬のインスリン療法は1日2回が基本です。
基本的は、
決まった時間に
決まった食事量をあげて
食後に決まった量のインスリンの皮下注射をする。
これが基本になります。
食事は何をどの位の量をあげるの?
インスリンの量はどのくらいにしたらいいの?
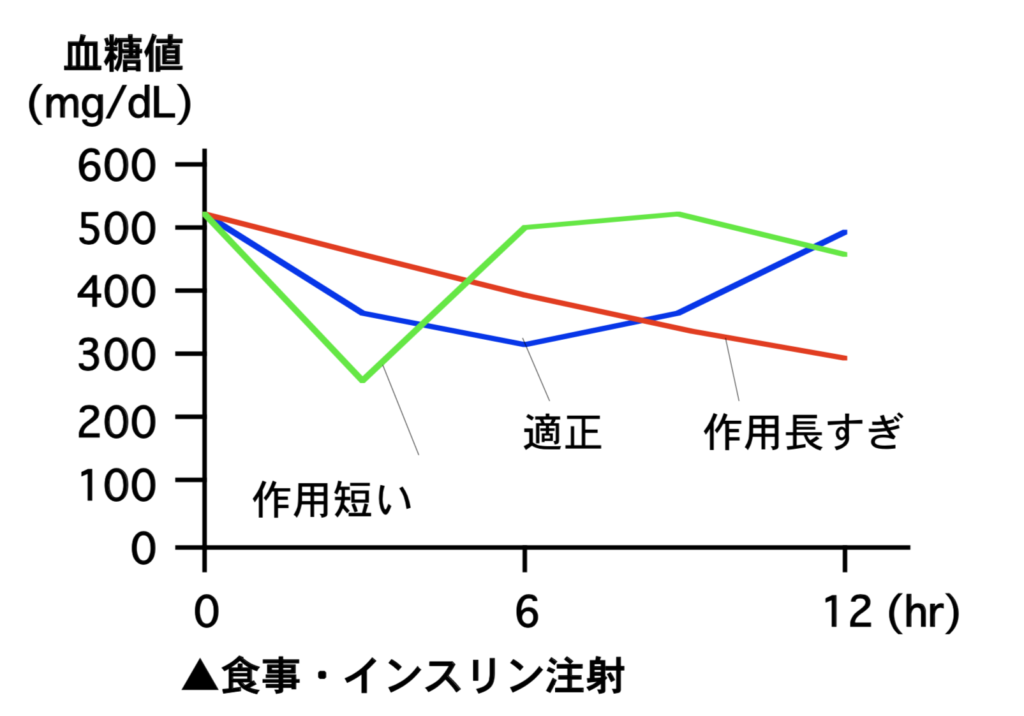
これは動物病院で“血糖値曲線”というものを作って判断する必要があります。
数日間の入院をしていただき、食前、注射後に数回の採血・血糖値測定を行うことでインスリンの効果を判断し、インスリンの種類や量を決定します。
1度決定した食事量やインスリン量も変更することもあります。
それは、合併症が起こる事でインスリン抵抗性により“血糖値曲線”が変化している可能性があるからです。
定期的に血糖値測定(特に最低血糖値)や尿検査を行う必要があります。
定期検査が重要
血糖値や尿検査はできれば1ヶ月に1回は行いましょう。
さらに、糖尿病の犬では白内障が起こります。
白内障に続発したぶどう膜炎、緑内障も起こりやすいので目のチェックも必要になります。

家でできること
糖尿病治療をして安定期でも定期検査は欠かさずに行いましょう。
基礎疾患や併発疾患によりインスリン抵抗性が高まると、インスリン用量を再評価する必要が出てきます。
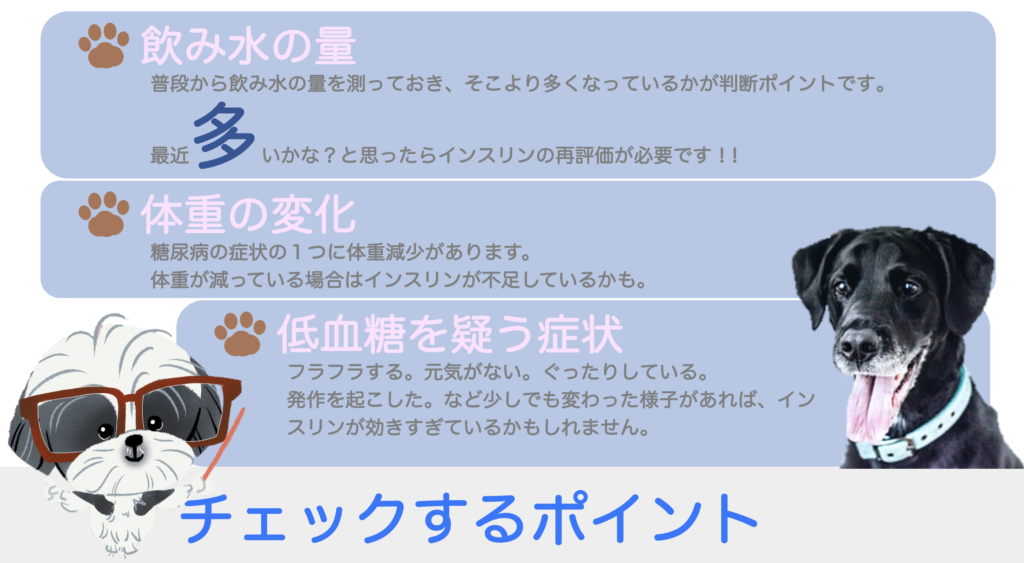
1日の飲水量チェック
糖尿病の症状の1つに『多飲・多尿』というものがあります。
1日の飲み水の量を測ってみましょう。
1日に体重1kgあたり90ml以上(5kgの犬で450ml)飲んでいる場合は多過ぎます。
ただし、この90mlという数字は重要ではないんです。
食べている食事の種類にも大きく影響を受けるため、数字ではなく
今までと比べて多くなっているか
が重要です。
ペットボトルに水を入れておき、そこから器に水を入れます。器に入れる水の量はいつも一定にするようにしておけば、ペットボトルの水の量を見ることでおおよその一日の飲水量がわかります。
今までと比べて飲水量が多くなっている場合は、血糖値が高くなっている事が予測できるためインスリン量の再評価が必要になります。
定期的に体重チェック
『痩せてきている』というのも重要な指標です。
インスリンが不足してくると糖をエネルギーとして利用できなくなり、自分の筋肉を分解してエネルギーにしたり脂肪を分解します。そのために痩せてしまいます。
『痩せてきている』というのはインスリンが足りていない可能性があるという事です。
ふらつきに要注意!!
糖尿病の治療目標は
臨床症状の改善(多飲・多尿の改善、体重を元に戻す、合併症を予防する)
低血糖を起こさない
と勉強しました。
低血糖症状というのは、
- フラフラする
- 元気がない
- ぐったりしている
- 発作
などがあります。こんな症状があった場合は要注意です。
もしもに備えてガムシロップを用意しておくことをオススメします。
低血糖症状がある場合は、すぐに動物病院に連絡して相談しましょう。
動物病院で血糖値曲線を作成してもらって、血糖値の最低になる時間帯を把握しておくことも重要です。その時間帯に低血糖になり易いからです。
体調の変化に注意
吐いたり下痢したりで低血糖になることもありますし、そもそも食事を食べられないとインスリン注射ができません。そんな時も動物病院に連絡してください。
何度か言っているように、糖尿病では基礎疾患や併発疾患が多くみられます。さらに糖尿病患者の多くは中年以降であることから、様々な病気になる可能性があります。
いつもと違う
というチョットした変化も大事なポイントです。定期検診以外にも変化があれば診察を受けて、そのチョットした変化を獣医師に相談してください。
運動について
散歩など適度な運動をしましょう。
散歩などの運動で筋肉を維持した方がインスリン感受性が良好に保たれて血糖値が安定しやすくなります。
理想的には散歩は毎日一定にするのが良いでしょう。
いきなり激しい運動をすることで一気に血糖を消費するので低血糖症状が現れる事があります。
特に最低血糖値になる時間に急激な運動を行うと血糖値が下がり過ぎるので注意です。
- 高血糖が続かないようにインスリンというホルモンがある
- 症状は多飲・多尿、体重減少、白内障
- インスリン注射が必要
- 糖尿病の治療目標は、臨床症状の改善、低血糖を起こさない
- 基礎疾患・併発疾患に要注意
- 家では飲水量を測り、ガムシロップを用意しておく